2025年、日本の人口は65歳以上の割合が3人に1人になると言われています。病院にかかるリスクの高い人が増える中、税金の減収に加え、医師の必要性も高まります。医療費を削減しながら、いかに効率的な医療を提供することができるのか。
こういった社会環境の課題を産業の視点で解決できる可能性が、「ある教育」に期待されています。
医療現場のアンメット(未解決)ニーズの特定、医療デバイスの開発、さらに事業化を通じたイノベーションの実現。これらを一貫する実学重視のプログラムは、医療マーケットの価値をグローバルに引き上げていくのでしょうか。
そして、教育理論の奥にある「本当の価値」とは一体…?
今回は、スタンフォード大学と連携して開発された産学官医の教育プログラム、ジャパンバイオデザインのプログラムダイレクターである八木先生にお話を伺いました。

八木 雅和(やぎ まさかず)
ジャパンバイオデザイン プログラムダイレクター。スタンフォードバイオデザイン グローバルファカルティ研修を修了後、ジャパンバイオデザイン立ち上げに参画し、2015年にプログラムダイレクターに就任。 2017年には、サステイナブルな人材育成を実施する体制を構築するために、大阪大学大学院医学系研究科にてバイオデザイン学共同研究講座を立ち上げ、特任准教授として参画する等、日本における医療・ヘルスケア機器イノベーションエコシステム構築に向けて様々なプロジェクトを推進、現在に至る。

一般社団法人 日本バイオデザイン学会
2015年6月にスタンフォード大学と日本の3大学(大阪大学、東京大学、東北大学)がプログラムディベロップメントパートナーシップを締結し、文部科学省ならびに日本医療研究開発機構(AMED)、日本医療機器産業連合会の支援を受けて日本の医療機器イノベーションを促進する「ジャパンバイオデザイン・プログラム(JBD)」が発足。イノベーションを牽引する人材育成を通して、創出された医療機器により生み出される価値を日本をはじめとする世界中の医療現場にサステイナブルに提供し、医療機器イノベーションの活性化および日本の産業の発展に寄与することを目的としている。2019年に、更なる社会への浸透、および、オープンなイノベーションを実現すべく学会化。本プログラムでは、産学官医分野の方を対象として、実践的に学びながら医療機器イノベーションを目指すフェローシッププログラムや、短期間で一通り学び体験する専門コース、1日入門コースなどを提供している。
ユーザ視点の価値軸をもとにした開発の重要性
医療機器市場は日本で3~4兆円程度、グローバルで約40兆円規模で特に新興国で拡大傾向にあり、人が生きている限りなくなりません。そして、医療用途で高い品質が求められ、尖った(精巧な)オンリージャパン技術を用いて高付加価値を生み出す可能性がある分野であると考えられます。しかし、許認可、保険、商流等、独自性が高い部分があり、新たに参入しようとする企業にはハードルが高いように見えるかもしれません。本分野でイノベーションを実現するにはどのような考え方をすればよいのでしょうか?
八木先生
“ 「医工連携による医療機器事業化ガイドブック*」の内容を踏まえると、いわゆる通常の産学連携と異なり、開発の際に注意すべき落とし穴が見えてきます。
今までの医工連携の失敗事例というのは、典型的に2つのパターンがあります。
1つ目はいわゆる「技術主導」といわれるタイプ。「うちの技術を使ってこういうものを作ったら使ってもらえそうだなあ」という推測をもとに製品を作って上市、でもあまり売れないパターンです。
2つ目の典型的な失敗は、医師に欲しいものを聞いて、その先生のこだわりに合わせて技術的なハードルを克服して一生懸命時間をかけて作るのですが、蓋を開けてみると、その先生しか買わない、最悪の場合、その先生すら買ってくれない高コストデバイスが出来上がってしまうことがあります。
2つ目の事例は少なくとも「将来的にユーザーになりそうな人に欲しいものは何かを確認している」という点では間違っていない気がするのですが、なぜうまくいかないのでしょうか。
端的に言うと、ちゃんとしたニーズが取れていないことが問題なのです。日本だけではなく世界的に見ても、医療機器開発で失敗した理由のトップ5のうち上位3つはニーズに関することと言われています。”
それでは、ちゃんとしたニーズとは何でしょうか?どのような点に注意しないといけないのでしょうか?
八木先生
“ 人から聞いたり、現場をチラ見して得られたニーズらしきものにそのまま技術(シーズ)をかけ合わせて製品を作ればうまくいくかというと、これまでの事例を見る限り、必ずしもそうではないように思われます。現場の問題を解決できる素晴らしい製品を開発できたとしても、現場に届けて、患者や医師がサステナブルに恩恵を受けることができる形にしない限り、その製品が世の中に存在しないこととほぼ同義になってしまう可能性があります。つまり、事業として成り立たせて、社会に、地域、日本、世界にスケールさせていく。この観点では、単にニーズがあればよい、技術があればよい、というわけではなく、製品により生み出される「価値」―開発者にとっての価値ではなく、ユーザーを含む主要なステークホルダーにとっての価値、にフォーカスすることが重要となります。
そこで、バイオデザインは、そんなニーズ発で「価値主導」の開発をガイドして具現化するための手段の一つとして、アメリカから持ち込まれました。”
バイオデザインとは
2001年にスタンフォード大学のDr.Paul Yock(ポールヨック博士)らが、デザイン思考をもとにした医療機器イノベーションを牽引する人材育成プログラムを開始。特定の既存技術や分野に依存せず、医療現場における未解決ニーズを出発点として、医学、工学、ビジネスすべてを融合しながら現場で本当に求められる医療デバイスの創出(=イノベーション)を目指す。初期段階から事業化の視点も踏まえてニーズを検証することによって、実現性の高い医療ビジネスを生み出すアプローチが特徴となっている。
https://biodesign.stanford.edu/
“2015年、安倍元首相がシリコンバレー、スタンフォード大学を訪問。日本とシリコンバレーを繋ぐ「3つの架け橋」のうちの「ヒトの架け橋」の一つとしてバイオデザインを取り上げました。
同年6月、大阪大学、東京大学、および東北大学はスタンフォード大学と提携契約を調印し、日本医療機器産業連合会の支援を受けて「ジャパンバイオデザイン」を立ち上げ、2019年11月以降は、「日本バイオデザイン学会」となり、学術分野における人材育成の拠点として活動を広げています。”

日本とアメリカの違い
バイオデザインはアメリカから持ち込まれましたが、そもそも日本の開発事情はアメリカと比較して、どのような違いがあるのでしょうか。
八木先生
“まず、日本でより強く見られる傾向としては、いわゆる「NIH(Not Invented Here)シンドローム」、自社技術で全てやろうとするということでしょうか?この方式でプロジェクトを推進すると、場合により既に存在している技術を自社で開発することになるので、余分な時間・コストがかかり、リスクが高くなります。
また、プロジェクトの不確定要素に対する考え方、対処方法が異なるのではないかと思います。例えば、侵襲性の高い治療機器を開発する場合、治験などで患者さんが亡くなってしまう可能性があります。そのため、これまでに企業が築き上げてきたブランドイメージを傷つける恐れがあり、特に大企業にとっては自社開発するハードルが高くなります。最近は少しずつ変わりつつあると思いますが、侵襲性の高い革新的な治療機器は、未だ海外で開発されたものが多いという印象があります。”
大企業がリスクテイクを可能な限り避けたいという気持ちを持つのは日本もアメリカも同じだと思うのですが、具体的にどのような違いがあるのでしょうか?
八木先生
“このような機器開発の場合、どうしても不確定な要素は多くなります。そのような中で、リスクテイクとリスクヘッジのバランスをいかにうまくとって対処するか、が重要になると思います。
リスクヘッジの観点では、自社ですべてはやらないという考え方でしょうか。アメリカでは、有効性、安全性がある程度検証済み、など、自社に合致したフェーズのスタートアップを大企業が買収する事例が多いです。このやり方では、開発時の失敗リスクを低減できるだけではなく、買収後に自社の強み・事業化部隊(薬事、セールスなど)のリソースを最大限に活かして事業を推進することができ、メリットが大きいと言えます。逆に、この部分をスタートアップでゼロから構築しようとすると、時間、コストの観点でかなりハードルが高くなりますよね。また、もちろん、やみくもにリスクを取ればよいというわけではありません。早い段階で可能な限りリスクを減らすことも重要です。”

では、具体的にどのようにプロジェクトを立ち上げ、推進すればよいのでしょうか?
八木先生
“世界的に成功しているメディカルクラスターである、シリコンバレーやミネソタ、イスラエルの方々に、「本分野で成功するには?」と質問したところ、皆さん、口をそろえて「スピード」という回答でした。しかし、先ほど申し上げた通り、プロジェクトの不確定な要素は多い。つまり、分からないことが多い中、スピード感を持ってプロジェクトを推進することが求められます。
その考え方に関して、シリコンバレーの友人からは、「Make Decision with Imperfect Information 」という言葉を聞きました。また、「Start Small, Fail Early, Learn fast(小さくでもよいからとにかく始めて、失敗から早く学んで先に進め)」という言葉もあります。避けられる失敗は避けるべきですよね。しかし、明確になっていない要素が多い中、「これ以上はどうしようもない」となれば前に出るしかありません。何が問題なのかを知るために。そのため、その時点で大きなリスクを可能な限り減らし、たくさんの小さな失敗から学びながら探索的に早く前に進むというやり方が適しているではないかと思います。このような進め方は、大企業ではなかなか難しく、スタートアップの方がやりやすいことが推察されます。この観点では、前に述べたように、フェーズによって、大企業、スタートアップのお互いの強みを生かせる部分があるのではないかと思います。
ちなみに、失敗に対する許容度が高いと思われるスタンフォード大学で何名かの学生さんにインタビューをしたところ、「失敗は好きではない」との返答でした。一方、教員からは、「学生に失敗を経験させてそこから学ばせる方法を習得させることがミッションの一つ」という回答を頂きました。皆さん、必ずしも生まれながら持っているものではなく、実践して体験することで学んでいるようでした。
また、リスクテイクの観点では、もちろん、リスクを低減することは大切ですが、同時に、どれだけのリターンが得られるのか?という点も重要です。事業として実施するなら、ハイリスク・ローリターンはできれば避けたいですよね?そのため、適切な判断を行うために、製品によりどの程度の価値を生み出すことができるのか、という点について、可能な限り高い精度で評価することがとても重要になります。この点も、開発において価値にフォーカスする理由の1つとなります。
一方で、日本には、多様な高品質の技術があります。この点はとても重要です。良いニーズがあっても技術がなければ解決できないですから。そのため、技術を使って問題を解決し、どのように高い付加価値を創出することができるかがポイントになると思います。バイオデザインは技術ではなく、価値を創造することを目的としております。プロセスで特定した問題を解決できそうな優れた技術が既に存在するのであれば、可能な限り活用し、プロジェクトを加速させます。この観点では、物理的にアクセスしやすい国内に高品質な技術が存在することは本当に大きな強みになると思います。”
バイオデザインによる人材育成
これまでの話で、医療機器イノベーションを実現するには、不確定な要素が多い中、スピード感を持って進める必要があることが分かりました。一方で、陥りがちな典型的なピットホールを避ける必要性もあります。そのような中で、フラッグシップとなる10か月のフェローシッププログラムは、プロジェクト継続率も高く、起業事例が続々と出ております。また、スピード感という点ではプログラム中に起業した事例もあります。具体的に、どのようなプロセスを用いて、どのように人材育成を進めているのでしょうか?
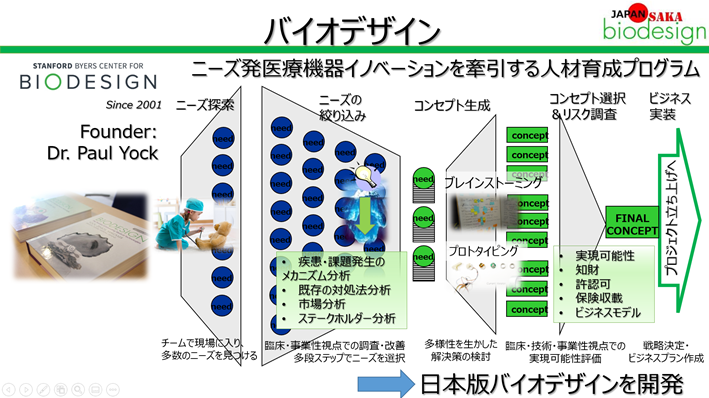
バイオデザインのプロセス
1.医療現場の未解決ニーズの特定(Identify Unmet Needs)
2.問題を解決する医療デバイスの開発(Invent)
3.事業化を通じたイノベーションの実現(Implement))
八木先生
“個人的な見解となりますが、日本には、剣道や茶道の「形(カタ)」に代表されるように、(基本の)型を教わればしっかり守って学ぶ国民性があると思います。特に、不確定要素が多い中でスピード感を持って進める必要がある本分野の人材育成を実現するためには、ポイントをおさえた「型」をしっかり構築することが重要であると考えています。型あってこその型破り、型がなければ形無しとなってしまいますので。
バイオデザインは、3つのI、Identify(ニーズの特定)、Invent(解決策の創出)、Implement(事業化)の3つのフェーズで構成され、ニーズ発で開発することを特徴としているイノベーションプロセスで、米国で開発されました。具体的には、‘ニーズなし、技術なし、ビジネスモデルなし’の‘3なし状態’から、医療、工学、ビジネスなど多様な専門性を持つメンバーにより構成されたチームで事業化を目指すプロセスとなります。しかし、医療環境、制度(許認可、保険)、プレイヤーのマインドセットなど、日米で大きく異なる部分があります。そこで、ジャパンバイオデザインでは、実際に産学官医分野の人材育成を行いながら、日本の環境に適応した日本版バイオデザインを「型」として開発してきました。我々のフラッグシップとなるフェローシッププログラムでは、10か月間で基本的な事業戦略を立てるところまでを目指します。”
「型」が重要というお話でしたが、どういうポイントをおさえればよいのでしょうか?
八木先生
“ニーズ、価値にフォーカスすることはもちろん、他にも細かい点はいろいろあります。しかし、次におさえるべきところとしては、医療機器は基本的に患者に適用するものであるため、有効性と安全性を検証して許認可を受ける必要があること、そして、事業化の観点からは保険収載、商流等も検討する必要があることでしょうか。これらの点については対応に時間やコストがかかる場合が多いためです。そのため、ニーズの特定、解決策考案、製品開発、有効性・安全性の検証、許認可、保険収載の検討と前から逐次的にプロセスを進めると、後半部で急激にリスク・負荷が高くなり、突然進めなくなる可能性があります。
そのため、後ろから逆算して、どのようなビジネスモデルを想定するのか?その中で、保険収載、許認可についてはどのような戦略で進めるのか?と、後ろから逆算して、可能な限り早期の段階から事業化リスクを評価し、プロジェクトのリスクを低減をしておくことが重要なポイントであると思います。一般的なコンシューマーデバイスとは異なり、許認可や保険制度、特殊な商流など複雑なシステムがあるからこそ、逆に先が読みやすい部分があると言えるかもしれません。
薬事や保険の事情など、この分野の「お作法」を踏まえた上で、不確定な要素が残る中、患者さんの苦しみを取り除くことができる医療機器を可能な限り早期に実現しようとする「型」、それが、バイオデザインと考えております。
また、このような人材育成プログラムは、プログラム修了後のプロジェクトの継続性も重要な要素となります。米国のさまざまな大学で実施されているイノベーションプログラムに関して、担当されている先生方にお伺いしたところ、プログラム修了後は支援不足、モチベーション低下などによりプロジェクトを継続できなくなる事例が多く、プロジェクトの継続性についてはとても苦戦しているとのことでした。しかし、継続しないと実装までたどり着かず、患者さんの手元まで届きません。
我々は、プログラム修了を終わりでなく始まりと捉えております。具体的には、修了した瞬間にジャンプスタートがきれるようなフェーズへの到達―プロジェクト継続のための予算・リソース獲得に向けて、例えば、ビジネスピッチや助成金等の申請を可能にする等、を目指しております。更に、プログラム中だけでなく、むしろ修了後にフォーカスして、継続的な支援をどのように行うのかについて検討を進め、実施してまいりました。プログラム修了後のプロジェクトの高い継続率の実現、起業事例増加の理由については、もちろん修了生本人達の頑張りが一番大きいですが、このような教育プログラムの内容や修了後の支援も、少なからず貢献できているのではないかと考えております。”

前半ではバイオデザインを日本に導入した理由について、産業の課題に触れながらご紹介しました。後半では、実際の人材育成の現場やプログラム修了生のエピソードからプログラムの根底にある価値について考えたいと思います。